欢迎访问新医改评论 XYGPL.COM 您是第 3434625 位访问者

一、引言
近期,医疗保障制度转型问题被热议。21世纪初,部分国家曾有是否转向医疗储蓄账户的讨论。现今,讨论则主要集中于社会医疗保险和国家卫生服务两种模式的对比上。
国家卫生服务的支持者认为社会医疗保险存在诸多不足,如不利于增加就业,鼓励劳动者进人非正规就业领域,非正规就业者保障不足,从建立到全面覆盖的时间跨度长,制度按人群(行业)覆盖的碎片化特色引致的公平性不足等问题。
社会医疗保险的支持者则认为社会医疗保险为医疗保障提供了一个补充筹资来源;与国家卫生服务相比,对经济发展水平和财政能力要求低,更适合发展中国家,三方结构更利于制衡机制和市场机制的实现;医疗服务质量和患者自主权得到更好的保护等。但这些争论都缺乏严谨实证数据支持卫。
此外,这些争论主要集中于医疗保障体系内部,忽略了制度转型是一个极其复杂的过程,其背后的经济和政治因素才是制度变革的主要原因。
同时,尽管国内研究多认为医疗保障制度转型与经济和技术因素有关,但国际实证研究发现经济和技术因素分别仅在分析20世纪70年代和90年代以后的改革时有较高的解释度,对70年代以前的改革,特别是制度转型的解释度较差。因此,本文梳理欧盟27国自19世纪中后期现代医疗保障制度建立起至21世纪前十年的医疗保障制度转型轨迹,分析政治因素在医疗保障制度转型中所起的作用。
二、相关概念和分析框架
国际上对医疗保障制度的分类标准各异。依制度产生和发展的主要贡献者及其遵循的基本原理可分为俾斯麦、贝弗里奇和谢马什科模式,即通常的德国、英国和苏联模式。依政府干预与否,可分为私立和公立两类,依参加强制与否,可分为自愿和强制两类,依制度筹资来源可分为普通税筹资、指定税(费)筹资、保险费筹资以及自付费用等几种类型。
同时,不同制度模式内又可细分,如国家卫生服务可依据政府在制度中的角色分为集权和分权两种,社会医疗保险则可根据保险经办市场结构分为多经主体(multi-payer)和单一经办主体(single-payer)两种。我国学术界通常将医疗保障分为社会医疗保险、商业健康保险(市场医疗保险)、国家卫生服务(国家健康保障)国家医疗保险和医疗储蓄保险几类。
但需注意,这一分类存在如下不足:
一是商业健康保险模式应为私营医疗保险模式,因为营利性的商业保险公司仅是非公立医疗保险供主体之一,部分国家非营利保险机构也占据较高市场份额。
二是医疗储蓄保险模式不存在,首先,医疗储蓄账户并不具有保险的风险分散特点,只是一种风险自留,难以称为保险;其次,目前建立医疗储蓄账户的四国中,医疗储蓄账户的作用极其有限,只是整个医疗保障体系的一个组成项目,难称一种模式,同时,医疗储蓄账户仅在21世初被部分欧盟国家所讨论,并未付诸实施。
因而,本文依据欧盟国家医疗保障制度特点和研究需要,仅取社会医疗保险、私营医疗保险、国家卫生服务和国家医疗保险四种模式而本文所提制度的转型即为一国医疗保障制度在上述四种类型中的转变,并非简单改革。
制度是一种适应性工具,制度化是一种内在和外在价值的形成或输入过程。整个制度变迁过程包括制度建立、制度强化和强化中断三个环节(图1)。因而,制度在各种因素和变量作用下,发生制度价值理念的渐进或突然转变是制度转型的根本原因,即制度转型的实质是各种因素作用下导致的制度价值理念的转变。
图1 本文的分析框架
制度在经历长时间稳定发展后,在某一时点被某一危机所打断,可能导致制度理念的转变,从而产生突发性制度转型。同时,组织内部人员某种意识的觉醒或变化也会导致制度转型。
因此,本文将导致医疗保障制度转型的因素分为内外两类:一类是内生型政治因素,包括制度内部相关主体利益诉求的改变等,这种改变打破了制度中原本处于均衡状态的利益格局,导致制度转型。
另一类是输入型政治因素,如外来竞争压力、他国占领等导致外来制度理念输入的因素。这些因素可以快速改变制度所遵循的价值理念,进而导致制度转型。
三、从政治因素角度梳理欧盟
医疗保障体制转型轨迹
01
18世纪的两个政治事件确立了
欧盟现代医疗保障制度
转型轨迹的起点
通常认为欧洲现代意义的医疗保障制度源于中世纪行会遗留下来的医疗保障机制但实际上,18世纪的两个政治事件对欧洲医疗保障制度发展路径产生了最初的影响。
一是欧洲各国取缔和禁止行会后,行会的医疗保障功能多转为独立的互助协会而得以保留最终为社会医疗保险提供了制度设计和运行方面的经验。另一个是瑞典和丹麦等国纷纷要求地区医生为贫困人群提供免费医疗或强化公共卫生服务供给,并为穷人兴建医院,这被视为该地区国家卫生服务模式的雏形和理念来源。
02
维护政治稳定需要和国家间竞争
带来了社会医疗保险模式的
出现和快速扩张
工业革命后,早期工厂劳动环境恶劣、缺乏劳动保护,工人遭遇职业伤害的风险极高;工人缺乏有效风险分散机制,只能参加自发组成的工人互助组织或祈祷好心工矿主为其购买保险,保障水平低、覆盖人群少,大部分人缺乏保障。
早期城市化、工业化和糟糕的城市管理使城市居民健康状况水平普遍较差,传染病横行,年轻人健康状况不佳,甚至影响到义务兵的质量。城市化和工业化也方便了各种政治思想的传播,工人权利意识逐步复苏,工人运动风起云涌,严重危及各国政治稳定,而民众健康状况不佳也影响了国家竞争力。
因此,普鲁士和奥地利政府在1872年柏林劳工问题会议上就曾建议建立社会医疗保险制度。1881年德国皇帝宪章也提出建立包括医疗保障在内的社会保障制度是在充满敌意的世界中生存的必要条件,同年,俾斯麦提议建立国家卫生服务制度,但受到左翼自由主义者和社会民主党人反对,最终妥协为社会医疗保险制度。
可见,德国1883年《疾病社会保险法》实质是增强国力和稳定社会秩序的一种工具,核心目标是维护统治和赢得国家间的竞争。在国家间竞争激烈的形势下,社会医疗保险模式作为一种维护统治、提高国家竞争力的机制,以德国为中心快速扩展,1887/1888年在奥匈帝国1892年在丹麦、1901年在卢森堡、1903年在比利时、1904年在意大利1912年在俄国分别建立,形成医疗保障制度建立的小高潮。
03
两次大战间的国家竞争带来了
医疗保障制度发展新高潮
第一次世界大战后,欧洲政治格局大大改变,奥匈帝国、沙皇俄国、德意志帝国三个古老帝国解体,新建立14个民族国家。欧洲政治版图重新划分的同时,也带来了更激烈的国家间竞争,社会主义国家苏联的建立更加剧了这种竞争。
医疗保障制度作为增强国家竞争力的重要内容,在这一时期呈现两个趋势:
一是部分新独立国家继了原所属国家的社会医疗保险制度,对其进行完善和扩面,如奥地利、匈牙利、捷克斯洛伐克、斯洛文尼亚发展了继承自奥匈帝国的制度,拉脱维亚、爱沙尼亚和立陶宛完善了继承自沙俄的制度,波兰则忙于整合和统一继承来自三个国家的制度。
二是部分新独立国家和原未建立相应制度的部分国家,相继建立社会医疗保险,如保加利亚和罗马尼亚。20世纪30年代西班牙左右翼政党在政治竞争压力下,纷纷支持建立社会医疗保险制度,爱尔兰和希腊也分别于1934年和1936年建立社会医疗保险制度。
得一提的是,从1922年到1937年,伴随着苏联计划经济体制的建立和完善,一个新的医疗保障模式——国家医疗保险(或被称为苏联模式/谢马什克模式)诞生,这改变了欧洲医疗保障的发展轨迹。
04
第二次世界大战奠定了战后欧洲
医疗保障模式的基本格局
1939年开始的第二次世界大战改变了部分国家医疗保障制度发展路径。1939年苏德签订的莫洛托夫与里宾特洛甫密约(Molotov-Ribbentrop-Pact)对波兰和波罗的海地区的政治版图进行重新划分,拉脱维亚、爱沙尼亚、立陶宛三国并人苏联,计划经济体制相线建立,原有社会医疗保险也转为国家医疗保险。1940年,德国占领西欧,将荷兰和卢森堡的医疗保障制度转为德国的社会医疗保险模式,法国的制度也深受其影响。
第二次世界大战尾声,同盟国对轴心国的反攻也对欧盟部分国家制度发展产生了影响,特别是东中欧国家在苏联军队的帮助下解放和新生,社会主义政党纷纷取得政权,并完成从资本主义向社会主义的过渡,医疗机构和保险机构逐步国有化,私营执业逐步被取缔或限制,社会医疗保险逐步转为国家医疗保险,如1945年的波兰、1948年的捷克斯洛伐克1949年的匈牙利和罗马尼亚、1950年的保加利亚、1955年的斯洛文尼亚等国。
另一方面,英美等国的解放区域,资本主义制度重新建立,社会医疗保险制度得以恢复部分国家则承袭其战时制度,如荷兰和卢森堡。
第二次世界大战后东西方阵营竞争不断加剧。苏联式的国家医疗保险在促进国民健康上所体现出的优势,迫使西方阵营,特别是临近华沙条约阵营的国家,不断完善其医疗保障制度进行福利竞争。
一方面,不断对社会医疗保险制度进行扩面和制度完善。另一方面,新的国家卫生服务模式“诞生并纷纷建立,英国和希腊借战时医疗服务机构国家管制契机,分别在1948年和1953年建立相应制度,马耳他也在50年代克隆了宗主国的制度设计,靠近华沙条约阵营的瑞典和芬兰也不断完善其旧有医疗保障体系,分别在1955年和1963年建立了国家卫生服务制度。
05
民主运动和制度缺陷带来了
医疗保障制度转型新高潮
进入20世纪70年代,伊比利亚半岛专制政权纷纷倒台,公民权利意识复苏,医疗保障被视为一种公民基本权益写入宪法,医疗机构所有权也发生改革,以此为条件葡萄牙和西班牙分别在1976年和1982年将其制度转为国家卫生服务。有学者提出1978年意大利医疗保障转型也是后专制时期民主改革的产物。同时,民众对社会公平意识的觉醒,使部分国家在无法解决社会医疗保险碎片化带来的公平性不足等诸多问题时,选择转为国家卫生服务,如丹麦和爱尔兰。
20世纪80~90年代,东中欧国家内外部条件变化,民主化浪潮随着戈尔巴乔夫新思维的不断传入,民主政党相继取得政权,社会经济和政治结构发生了重大变革。这些国家的医疗保障制度纷纷从国家医疗保险转为社会医疗保险,如捷克斯洛伐克、匈牙利、斯洛文尼亚、保加利亚、波兰、罗马尼亚等国都在20世纪90年代完成转型。
同时,1991年苏联解体,部分原苏联加盟共和国重新独立,其在制度理念上多全面否定旧有苏联医疗保障模式,纷纷转向社会医疗保险,如爱沙尼亚、立陶宛和拉脱维亚等国。更为一致的是这些国家在参考其他西欧典型国家社会医疗保险制度设计的同时,过度强调其中的市场化引致医疗服务市场和保险供给市场过度竞争,导致一系列问题。因而,这些国家自20世纪90年代中叶开始进行减弱医疗保障体系中的市场特色的改革,以强化政府责任。
06
制度模式稳定期间,
制度内部结构的逐步趋同
20世纪90年代,转型国家逐步转型后,各欧盟国家的医疗保障制度模式基本稳定但是不同医疗保障制度模式的内部结构在逐步趋同。
这源自20世纪80年代在部分国家卫生服务制度国家为克服命令管理(Command and control system)模式的运行效率低、对患者需求反应缓慢等诸多问题而开始的“内部市场”改革,类似的改革随后在南欧部分国家进行,如葡萄牙、意大利、西班牙等国。
这被称为医疗服务购买机制的引人,其主要特点是医疗服务提供者和医疗保险购买者(付费者)之间分立,两者之间的关系逐步从行政隶属关系转为合同(协议)购买方式。国家卫生服务制度中新的“医”“保”“患”三方关系逐步与传统社会医疗保险相类似。未引入社会医疗保险的转型国家其国家医疗保险制度也引人同样的改革,逐步形成与社会医疗保险相类似的三方关系。当前,几项制度之间的区别正逐步淡化。
图2 欧盟27国医疗保障制度转型轨迹图
四、欧盟医疗保障体制
转型轨迹的规律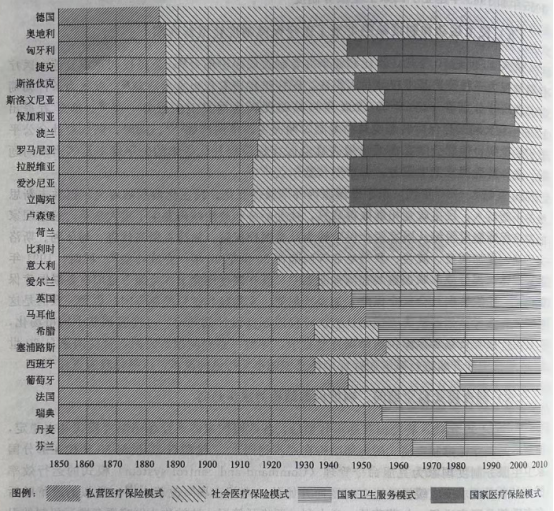
01
内生型政治因素是
新制度类型产生的主要诱因,
而非制度转型的主要诱因
内生型政治因素是指通过影响制度利益相关者利益诉求,进而逐步改变制度所遵循的价值理念,导致制度自强化进程中断,引发制度转型的各种政治因素。通常表现为相关利益群体权益意识的觉醒和强化。
1.内生型政治因素是新制度类型产生的主要诱因网
从欧盟医疗保障制度的转型历史看,新的医疗保障制度类型的产生主要源自内部政治因素的作用。从内部政治因素作用的渠道看,可分为自下而上的社会医疗保险和国家卫生服务以及自上而下的国家医疗保险两种。
社会医疗保险制度的诞生得益于19世纪产业工人自身权益意识觉醒引发的工人运动,这种利益诉求使执政者在维护政权合法性的目标下,借鉴互助基金会方法,建立了社会医疗保险制度。
国家卫生服务模式的诞生则得益于欧洲公民对公平健康权益的追求,国家保证每个公民公平享有健康的思想不断被公众所接受,而碎片化的社会医疗保险在健康权益保障方面公平性不足,这才催生了公平性极佳的国家卫生服务体系。
国家医疗保险模式主要得益于列宁对公民健康需求和国家责任的界定,从而由其公共卫生委员会主席尼古拉·谢马什科Nikolai Semashko)将其演化成一种政府完全责任、公民免费享有的苏联体制。
2.内生型政治因素较少导致制度转型,且转型临界条件苛刻
除新制度的诞生外,欧盟国家的内生型政治因素极少导致医疗保障制度转型。通常内生型政治因素只会触发原有制度的自我调整和强化机制,很少导致制度自强化进程的中断,特别是在制度能够渐进满足相关群体利益诉求的情况下。从目前看,仅有萄牙、西班牙、意大利、爱尔兰、丹麦等少数国家由于当时处于特殊环境而因内生型政治因素发生制度转型。
其中,西班牙、葡萄牙的制度转型被称为“后独裁时期(post-dictatorship)”的制度转型,即以独裁结束和民主意识的迅速释放为条件。意大利、爱尔兰和丹麦等国则主要因为原有制度过于碎片化,公平性不足且难以实现全民覆盖,无政府介入难以扭转,且转型前各级政府的责任划分上存在严重政治争议。
3.内生型政治因素作用缓慢,转型周期较长
从欧盟国家制度转型经验看,内生型政治因素对制度价值理念的影响是一种渐进积累的过程,引发制度转型的速度缓慢,制度转型周期较长。
以德国为例,在工人权益意识逐步萌发的情况下,普鲁士早在1849年就建立了面向煤矿工人的强制医疗保险计划,并予各地社区强制雇主为雇员缴费的权利,1872年奥普柏林会议也讨论了这一问题,1881年《皇帝宪章》和俾斯麦宰相都建议建立相应制度,但直到1883年才得以实施,历经40余年。希腊则自1953年就有相应立法,直到1980年才基本建立,历时27年
02
输入型政治因素是导致
制度转型的主要诱因,
可以解释绝大多数制度转型
1.输入型政治因素作用迅速,转型速度快
输人型政治因素引发的医疗保障制度转型往往速度快,以几次由输人型政治因素引发的转型浪潮为例,1918年新独立的国家基本都在独立后的5年内确立了社会医疗保险的制度地位;1939~1940年的波罗的海三国、卢森堡和比利时的转型,则在不到2年内完成,1945年开始的中东欧国家由社会医疗保险向国家医疗保险模式的转型中,大部分国家也在5年内完成了制度转型,只有斯洛文尼亚由于原制度结构的问题进展较为缓慢,1989~1992年苏东剧变引发的国家医疗保险向社会医疗保险的转变,也基本在10年内相继完成。
2.外部竞争压力是国际政治稳定时期制度转型的主要原因
外部竞争压力是指不同阵营间、不同国家间、不同层面间的竞争所产生的促使制度完善和变革的压力。这种压力迫使各国政策制定者通过接受外来价值理念,不断更新和完善原有制度设计理念,既能够导致制度完善,也能够导致制度转型。
这种外部竞争压力导到欧洲国家的制度转型呈现两个特点:一是一国转型,相邻或存在竞争关系的国家迅速转型的“中心扩张”特征,如1883年德国颁布《疾病社会保险法》后,卢森堡、比利时、奥匈帝国、法国、瑞士、英国、俄国等迅速克隆这一制度或推出类似的制度。
二是阵营竞争时的对抗前沿国家先行转型,远离对抗前沿的国家转型较慢,例如第二次世界大战后华沙条约国家苏联模式的广泛建立,迫使北欧国家先出现向国家卫生服务体制转型浪潮,几十年后南欧国家才开相应转型过程。
3.外部理念的强制输入是国际环境动荡时期制度转型主要原因
外部理念的强制输入是指由于突发性政治事件,例如战争行为和独立运动等,导致制度外部政治环境的快速改变,使决策者接受外部强制输入的制度理念,打断原有制度的自强化过程,导致制度转型的过程。从欧盟国家的转型轨迹看,导致外部理念强制输人的政治事件大致包括国家独立、外国占领或吞并、外力帮助下的国家光复和解放。
其中,国家独立是指第一次世界大战后欧洲民族国家的独立浪潮和第二次世界大战后部分欧洲国家的独立,这些国家从原属国继承了医疗保障制度的价值理念,并不断加以发展,外国占领或吞并是指第二次世界大战期间苏联对波罗的海三国的吞并和德国对部分欧洲国家的占领外力帮助下的国家光复和解放,主要指第二次世界大战末期苏联军队和美英军队对欧洲国家的解放,也包括20世纪90年代前后中东欧国家的自由主义浪潮。这些政治事件对相应国家的医疗保障制度的转型轨迹产生了深刻的影响。
03
制度区域趋同性特点的解释
——政治压力下的同构
1. 欧盟国家医疗保障制度在制度转型轨迹中呈现出区域同构特色
在欧盟国家医疗保障制度的发展过程中,其医疗保障制度呈现出地域性同构分割状况。在现代化医疗保障制度建立前欧洲就有以各种私营医疗保险为保障主体的西欧国家和以公共卫生和医疗救助为主的北欧国家的制度集中趋势。虽然在1883年到第二次世界大战结束前,欧洲大陆出现社会医疗保险几乎一统天下的局面,但各国在具体制度设计上体现出地域集中的特色。
特别是20世纪50年代以后,随着医疗保障制度类型的丰富,欧洲各国的制度设计和制度转型上地域聚集和同构特色更加明显,例如注重政府分权的北欧国家卫生服务体系,通常被称为北欧模式(Nordic model),注重中央政府责任的英国国家卫生服务体系;西欧的传统社会医疗保险以及中东欧地区的集中改革和模式模仿2006~2009年间,荷兰和德国类似的疾病基金市场化改革等。
2.医疗保障制度区域同构现象的解释框架——源于政治压力的同构机制
迪骄等(Dimaggio & powell,1991)提出三种机制可以导致制度的同构,分别是强制性同构、模仿性同构和规范性同构。其中,强制性同构源于政治影响和合法性问题,模仿性同构源自对不确定性所做出的标准反应;规范性同构源自职业化要求。
依据本文研究主体欧盟医疗保障体制的同构性情况看,剔除规范性同构,增加源自国家独立运动后制度选择的继承性同构。需指出,这三种同构机制在分析现实情况时,可能存在相互交叉。
(1) 政治合法性压力和政治影响下的强制性同构
强制性同构是指政策制定者在政治影响与维护合法性的压力下,被动地接受外部制度理念,从而导致多国医疗保障制度所遵循的价值理念趋同,进而导致医疗保障制度的同构。
例如,德国在第二次世界大战中占领荷兰时为其移植了传统的德国模式,使得德国和荷兰在长达60年左右内医疗保障模式极度相似苏联则在第二次世界大战期间吞并波罗的海三国,并在第二次世界大战末期借帮助相应国家解放的方式将政治影响扩张到中东欧地区,使这一地区医疗保障制度纷纷转为苏联模式,到20世纪90年代苏东剧变后,这些国家又同时急速克隆西欧相同的社会医疗保险模式。
(2) 防止政治决策失误的模仿性同构
模仿性同构则是一种主动借鉴和模仿的进程,指一国医疗保障制度面临的问题缘由难以明确或制度设计难以确定时,为防止政治决策失误,多模仿他国成功制度,进而导致各国医疗保障制度设计和理念同质化的情况。
如1883年德国制度建立后,其他国家纷纷复制其设计;1918年第一次世界大战后的独立国家,部分克隆德国制度,1955年瑞典的国家卫生服务体系建立,随后冰岛、挪威、芬兰丹麦纷纷参照,形成北欧模式;20世纪70~80年代,南欧的西班牙和葡萄牙的制度同构:90年代,中东欧改革中,捷克、斯洛伐克等国参照德国模式,匈牙利更多地借鉴奥地利设计;2007年的德国改革参照2006年荷兰制度设计等。
(3)继承原所属国制度的继承性同构
继承性同构则是指新独立国家保留原所属国家或宗主国的医疗保障制度,并在保持原有制度设计理念的基础上进行发展和完善。
例如1918年民族国家独立浪潮中,独立自奥匈帝国、沙皇俄国和德意志帝国的奥地利、匈牙利、捷克斯洛伐克、斯洛文尼亚、波兰、拉脱维亚、爱沙尼亚等国纷纷发展其所继承的制度模式;第二次世界大战后,马耳他独立后仍旧发展其继承自英国的国家卫生服务制度。
五、对我国的启示
01
我国医疗保障制度发生转型
的概率很低
如上所述,制度转型主要由输入型政治因素造成,内生型政治因素导致转型的情况罕见且临界条件苛刻。我国由输入型政治因素引发制度转型的可能性极小。
一方面,我国周边国家制度设计基本都为与我国相同的社会医疗保险,不同制度模式外部竞争压力不足。另一方面,遭遇突发政治事件的可能性极小,而依赖世界卫生组织、世界银行等国际组织输入制度理念,难以达到转型的临界条件。
同时,我国采用“先城市、后农村”“先劳动人口、后非劳动人口”等方式渐进满足相应群体对健康权的需求,特别是新医改后,政府不断改善制度效率和公平性,从而难以达到内生型政治因素导致制度转型的临界点。
因此,在相当长的时期内,我国难以达到医疗保障制度转型的政治临界点,几无可能出现制度转型。未来研究和工作的重点应集中于现有制度框架下的制度完善。
02
我国应坚持社会医疗保险
制度基本设计
如前文所述,世界各国由于种种原因医疗保障制度组织结构正逐步趋同,特别是2世纪80年代以来,医疗服务购买机制的引进,更使医疗保障制度内部形成了更为明显“医”(服务提供者)“保”(购买者)、“患”(被保障人群)三方结构。社会医疗保险与国家卫生服务制度的差异,仅仅表现为筹资来源差异和这一三方结构的市场化程度。即国家卫生服务制度学习了社会医疗保险内部组织结构,逐步从整合模式转为社会医疗保险的三方结构,两个制度内部运行机制逐步趋同。
同时,从筹资来源看,依赖工资税的社会保险制度对于经济的适应程度好于国家卫生服务,20世纪70年代欧洲经济恶化后,社会医疗保险向国家卫生服务的转型就已停止,欧债危机后,各国又开始了新一轮筹资来源的讨论。
同时,对我国这样的发展中国家而言,其税收制度的累退性特征使税收筹资的公平优势荡然无存,发展中国家税制的普遍特点是以流转税为主,税负主体为普通民众,具有低收入人群税负较重的累退性特点,通过普通税筹资,意味着社会的医疗费用负担绝大部分由低收人人群承当,并不符合依照筹资能力负担费用的筹资公平原则。
由此,对我国而言,社会医疗保险制度是明智之选,应当坚持。
03
强化基本医疗保险的
医疗服务购买能力
如前文所述,20世纪90年代以来,不同医疗保障制度在引人医疗服务购买机制后组织结构逐步趋同,发展方向也逐步一致。实际上,这一改革是全球新公共管理运动的重要组成部分,主要目的是为了克服行政官僚制的低效率。而我国无论是医疗服务市场,抑或是医保经办服务市场都残留有浓厚的行政官僚制色彩,特别是公立医院的运营和管理模式。
因此,我国应学习和归纳20世纪90年代以来医保制度发展趋势,逐步强化基本医疗保险的服务购买能力,推进医疗服务市场改革,特别是倒逼公立医疗机构的自主化、法人化改革,真正通过引入市场或准市场机制方式提高整个系统的运行效率,有效约束医疗机构行为,控制医疗费用不合理增长,保障民众健康。
|
|
||||