欢迎访问新医改评论 XYGPL.COM 您是第 3434611 位访问者

令人诧异的是,两种完全不同的就医经历和感受,差别咋就那么大呢?万众注目的首都医改,取消药品加成降低药品价格、提高医疗服务价格体现医生价值,就能减轻人民群众的就医负担吗......
近日,重庆西南医院皮肤科陈奇权医生在微博上透露,他的一名患者因为痘痘分别去了两家医院看病--在港大深圳医院,挂号费150块钱,但药费也只有100块钱,看病的时间大于10分钟; 而在另一家内地大学附属医院,挂号费虽然只有7块钱,但是药费却高达500多块钱,就诊时间不到3分钟。
微博发出后,引发了网友们的热烈讨论。有医生评论道:“真正的医改,应该提高医生的诊查费及治疗费用,杜绝以药养医,我更喜欢港大的模式!”另一位则表示:“门诊定价由医院和20年前的物价局订制,早早不能反应医生的价值,所以北京医改主治医师挂号提高到50元,这才是医生的价格。”
令人诧异的是,一个简单的青春痘,在港大医院250元10分钟,服务态度好;在内地大学某医院507元3分钟,动辄半天甚至提前一两天的排队抢号,而且要多吃一大堆不该吃的药(是药三分毒,过度用药的危害可不仅仅是钱的问题!)。两种完全不同的就医经历和感受,差别咋就那么大呢?那么,万众注目的北京医改,真的如上面两位医生所言,取消药品加成降低药品价格、提高医疗服务价格体现医生价值,就能减轻人民群众的就医负担吗?
简单的给大家算一笔账,答案立见分晓。按照北京医改的做法,提高医疗服务费,取消药品加成,患者药费大概会略有下降,服务费大概会增加43元~93元不等(由7块钱提高到普通门诊50元,知名专家100元)。就单次就医来看,虽然患者的药品费用有轻微的下降,但是总的医药费用不降反升:
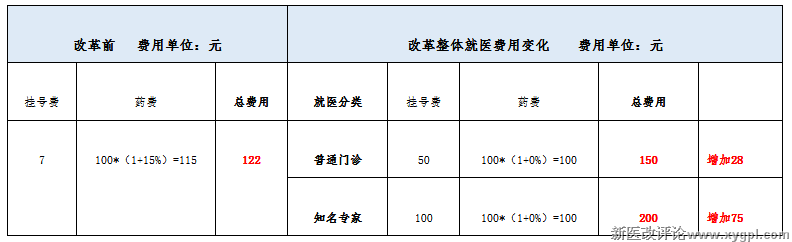
为什么“北京医改”取消加成提高医疗服务费用后,患者的药费并没有降低多少,就医费用反而增加了呢?
这是因为当前大陆医改政策在医、药两方面与港大深圳医院相比有着显著的不同:在药的方面,主要表现为现行的药品供应体系严重扭曲,导致公立医院药价虚高、回扣泛滥、大处方、滥用药等情况十分严重;在医的方面,主要表现在事业单位的管理模式下,医生不能自由执业,在医院分级的情况下,禁止或者限制医生自由执业导致大量的优秀医生集聚在城市公立医院特别是大型三甲医院,让分级诊疗无法落地,迫使病人都涌向了城市大医院,导致患者体验普遍较差。
为什么会这样呢?这是因为:
一、以破除“以药补医”为由出台的省级药品集中招标、零差率政策倒逼药品生产经营企业不得不采用“高定价、大回扣”的营销策略,导致公立医院药价虚高严重,致使医生大肆收受药品回扣、滥用药现象十分突出
药品集中招标采购看似是降低药品采购价的有效做法,实则是“高定价、大回扣”这一非法竞争方式的保护方式,是典型的价格行政审批行为
招标作为世界通行的买卖交易方式,通常能够以最合理的价格获取最好的商品或服务,但是目前的药品招标采购却严重异化。遵循《招投标法》,药品招标采购的主体应该是各个医疗机构,因为他们才是药品的采购者和付款者。但现行省级药品集中招标采购主体实际上是各省的卫生行政部门,事实上他们即不采购药品,也不付款,与药品招标项目并没有直接的经济利益关系,却通过集中招标确定药品进入公立医疗机构的价格,是典型的行政审批行为,是变相的政府定价。对此,中国社科院经济研究所副所长朱恒鹏曾指出:“政府集中招标的过程不是降低药品费用的过程,不是减少返利回扣等不正之风的过程,而是相关政府部门参与药品利益分配的过程”。
然而,实际上,无论药品中标价虚高到何种程度,医疗机构都可以放心大胆的采购使用,不用为此承担任何责任,因为进入公立医疗机构的药品价格是政府招标确定的。
零差率和禁止“二次议价”的政策看似是破除“以药补医”的手段,实则是“高定价、大回扣”这一非法竞争方式的倒逼机制,是行政干预市场价格的不当管制行为
在市场经济的条件下,包括药品在内的所有商品都遵循“采购价格越低、获利越多”的市场规则,但零差率政策颠覆了这一规则,禁止医疗机构获取药品购销差价收益,让医疗机构的药品进什么价就卖什么价,导致公开的价格竞争机制失灵,倒逼药企开展“高定价、大回扣”的非法竞争。
事实上,零差率政策本质上是“高定价、大回扣”这一非法竞争方式的倒逼机制,不但加剧了非法“以药补医”,而且让“以药补医”的程度更深,危害更大。不仅如此,药品招标部门还规定一个省的所有医疗机构都必须按照省级中标价采购药品,禁止医疗机构“二次议价”,这在客观上对“高定价、大回扣”的非法竞争起到了保驾护航的作用。事实上,实行零差率只取消了原先医院顺价加成政策占比的15%,而对利益链条上占比高达60%左右的各种非法回扣及公关费用,则丝毫没有触及,是典型的治标不治本。
二、在市场经济条件下,以恢复公立医疗机构公益性的名义反对市场化,禁止医生自由执业,导致医生价值被扭曲。
在市场经济条件下,医生作为医疗服务体系中最核心的资源,如果受制于公立医院的管理体制,不能自由执业,由政府而不是由市场来配置,反而导致一系列严重问题。
首先,事业单位的薪酬制度让优秀医生的劳动和技术价值得不到应有的尊重与体现,迫使优秀的医生不得不接受医药代表提供的“回扣”,导致医生价值被人为扭曲。其次,事业单位的人事制度缺乏优胜劣汰的机制,导致人浮于事,养懒人、养庸医的情况突出。最后,行政手段配置人力资源的方式导致人才匮乏与人才浪费并存。因为在政府的统一规划下,一方面大量的基层医疗机构因没有优秀的医生而门可罗雀,设备闲置,另一方面,大量经过医学教育的大学毕业生因公立医院的编制不够而难以进入公立医院行医,不得不改行做医药代表。
因此,多年来社会上放开医生自由执业的呼声非常强烈。2011年,有关部门出台了“医师多点执业暂行管理办法”,希望通过医生多点执业来解决看病难、看病贵的问题。但几年过去了,尽管各地关于多点执业的门槛进一步降低,但多点执业在各地普遍遇冷。原因很简单,在自由执业条件下,医生是社会人,是自由的。而在多点执业条件下,医生是单位人,外出执业与单位利益相矛盾,因此在实践中往往得等到所在单位的严格阻挠。再者,公立医院与医生之间的劳动关系确立后,医生有履行为医院服务、维护医院利益的法律责任,医院投入了大量资源,为医生创造行医的环境和条件,承担了医生的福利奖金,还要为其解决医疗纠纷,医生到另外一个医院去执业,明显侵害了所在单位的利益,这显然也不符合劳动法的规定。最重要的是,让医生自由执业意味着各级卫生管理部门要真正实现从“管办不分”到“管办分开”的转变,必然要动自己的“奶酪”……
因此,在大锅饭的行政管理体制下,我国医生队伍良莠不齐,懒人和庸医充斥中间,尽管医生阳光收入确实偏低,但由于有非法药品回扣,其实际收入却远高于国际水平,但是医生间收入不均衡、不合理,差距很大。
三、医改陷入困境源于对改革思想上、认识上、理论上的错误
事实上,医改之所以陷入上述窘境,都是源于对医改理论上的错误。2009年新医改肇始之初,有关部门以医疗领域商业化、市场化倾向严重,公益性淡化为由,提出医改必须坚持政府主导,必须落实政府办医的主体责任,必须坚持公立医疗机构的公益性,不得“以药补医”,不得以营利为目的。因此,公益性的理论成为反对公立医院改制和引入市场竞争机制的挡箭牌。
按照国际惯例,医疗服务的公益性与医疗机构的性质无关,公益性不仅是公立医院的本质要求,也是民营医院的社会责任。实际上,公益性两种形式:一个是政府定义出来的公益性:一直以来,我们把政府主办的医院称为公益性医院,政府对它们进行直接财政补偿甚至是全额拨款,通过加强绩效考核让它们提供“公益性”服务,不以营利为目的,这就是政府定义出来“公益性”。另一个是竞争出来的公益性:在公平的市场竞争中,诸多市场主体公平竞争、优胜劣汰,质优价廉者胜出,占据市场。竞争的结果是消费者得到质优价廉的产品或服务,这就是竞争出来的“公益性”。真正的“公益性”就应该是,政府买单让病人用脚投票,而不是政府去大包大揽,亲自上阵。
不仅如此,在公益性的理论误导下,破除“以药补医”成为医改的重要目标,因此,有关部门认为取消药品加成、推行零差率就破除了“以药补医”。实际上,“以药补医”有两种,一种是“明补”,指的是医疗机构公开获取的药品购销差价;一种是“暗补”,指医生暗中收受的药品回扣。二者之间天然的存在着此消彼长的关系,放开“明补”就会遏制“暗补”,限制或禁止“明补”就会倒逼“暗补”的泛滥。药价虚高和药物滥用的真正原因,不是医院获得的“明补”,而是给医生的“暗补”。而导致“暗补”的,正是限制“明补”的顺价加价15%政策和禁止“明补”的零差率政策。如果说是药价虚高、回扣泛滥、药物滥用等严重问题是“以药补医”造成的,那么为何零售药店、民营医院、私人诊所药品购销差价率普遍达到40%-65%,它们普遍都是在“以药养医”、“以药养店”,为什么它们的药品零售价要比公立医院药品零售价低很多呢?
事实上,医改要想取得成功,首先要在指导思想与认识上取得突破。在市场经济的条件下,医生值多少钱应该由市场说了算,药品值多少钱也当由市场说了算,政府只负责制定规则,不要直接去干预价格的形成,不要直接去干预药品器械的采购。市场的价值发现功能会给予药品、医生最合理的价值。
综上所述,万众注目、大家交口称赞的北京医改,令人警惕!在当前国内药品价格政策没有根本性的改变和医生不能自由执业的前提下,以零差率政策破除“以药补医”,以“多点执业”顶替自由执业,始终是在把玩文字游戏,是换汤不换药。医疗服务价格低是一回事,医生开大处方、滥用药、私下收受药品回扣却是另外一回事,两者毫不相干。在国内药品价格虚高、医生肆意收受药品回扣、大处方、滥用药已经十分严重的情况下,盲目的提高医疗服务价格只能引发“两头翘”——导致“药价虚高”与医疗服务费高企并存,不仅加重了患者负担,最终还会让医保基金入不敷出,是灾难而不是进步。
|
|
||||